مقدمه
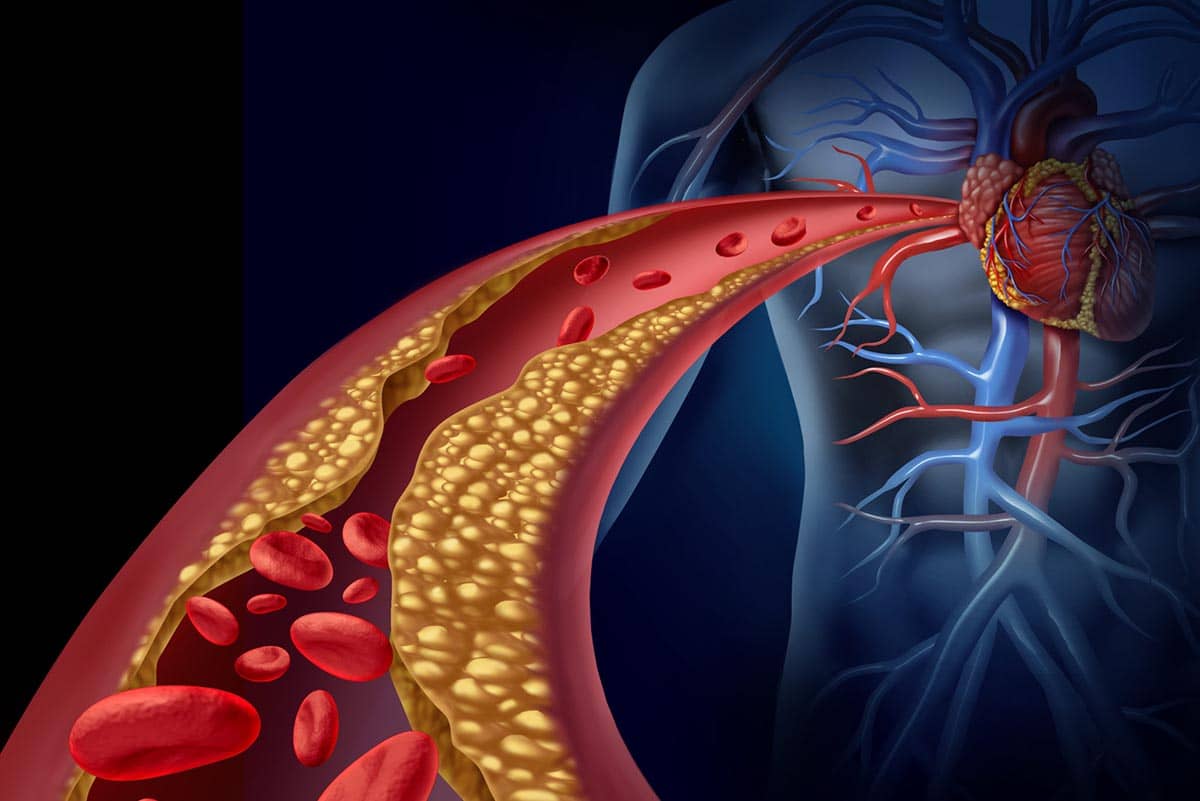
سطوح بالای لیپیدها (چربیها) در خون، از جمله کلسترول و تریگلیسیرید، “هیپرلیپیدمی” نامیده میشود. لیپیدها بیوشیمی مختلفی داشته و در انواع لیپیدهای ساده و لیپیدهای مرکب وجود دارند. بدن نانوذرات لیپیدی رژیم غذایی را دریافت کرده و مصرف میکند. هیپرلیپیدمی میتواند خطر حمله قلبی، سکته مغزی و سایر مشکلات جدی را به دلیل باریک شدن یا انسداد دیواره عروق، به طور قابل توجهی افزایش دهد. برای کاهش این خطرات، پزشکان اغلب توصیه میکنند که افراد مبتلا به هیپرلیپیدمی سعی کنند سطح کلسترول خود را از طریق ترکیبی از تغییرات رژیم غذایی، ورزش و دارو کاهش دهند. درمان کلسترول و چربی بالا به بهبود سلامت کمک میکند. امروزه درمان چربی خون و کلسترول بالا برای افراد چالش بزرگی است. تلاش برای یافتن راه درمان کلسترول و چربی خون ممکن است افراد را به سمت راهکارهای درمان چربی و کلسترول بالا طب سنتی سوق دهد.
بیشتر درمانهای کاهشدهنده کلسترول با هدف درمان کلسترول و کاهش لیپوپروتئین با چگالی کم (LDL) انجام میشود. سطوح بالای LDL میتواند باعث آترواسکلروز (تجمع رسوبات چربی در رگهای خونی) شود که علت اصلی حوادث قلبیعروقی (حملات قلبی، سکته مغزی و بیماری اندام تحتانی یا شریانهای محیطی) است.
این مقاله از دکترنکست در مورد رابطه بین چربی خون و بیماریهای قلبیعروقی، انواع مختلف لیپیدها و توصیههای تخصصی برای غربالگری چربی بحث خواهد کرد.
هیپرلیپیدمی و بیماری قلبیعروقی
هیپرلیپیدمی میتواند به طور قابل توجهی خطر ابتلا به بیماریهای قلبیعروقی، از جمله بیماری عروق خونی تغذیه کننده قلب (بیماری عروق کرونر)، مغز (بیماری عروق مغزی) و اندامها (بیماری شریان محیطی) را افزایش دهد. این شرایط زمانی اتفاق میافتد که رگهای خونی با رسوبات چربی مسدود میشوند و جریان خون را محدود میکنند. این اتفاق، میتواند منجر به حملات قلبی، سکته مغزی و سایر مشکلات جدی مانند تنگ شدن شریانهایی شود که خون را به اکثر اندامها میرساند.
سایر عوامل خطر برای بیماریهای قلبیعروقی – علاوه بر چربی خون – وجود دارد که خطر ابتلا به بیماریهای قلبیعروقی را در افراد افزایش میدهد:
- دیابت شیرین
- فشار خون بالا
- بیماری مزمن کلیوی
- سیگار کشیدن
- داشتن والدین یا خواهر و برادری که در سنین پایین به بیماری قلبیعروقی مبتلا شدهاند (کمتر از ۵۵ سال برای مردان یا کمتر از ۶۵ سال برای زنان)
صرف نظر از وجود هر یک از این عوامل، خطر ابتلا به بیماریهای قلبیعروقی در افراد با افزایش سن افزایش مییابد. مردان در هر سنی بیشتر از زنان در معرض خطر هستند.
محاسبهگرهای خطر ابتلا به بیماری
محاسبه خطر ابتلا به بیماریهای قلبیعروقی – ماشینحسابهای آنلاین مختلفی وجود دارد که به بیمار این امکان را میدهد که اطلاعاتی درباره خودشان وارد کرده و خطر ابتلا به بیماریهای قلبیعروقی را تخمین بزنند. محاسبهگرهای مختلف بسته به متغیرهایی که در محاسبه ریسک یک فرد استفاده میکنند، میتوانند امتیازهای متفاوتی را ارائه دهند. مثالهایی از آنها عبارتند از:
- محاسبهگر Framingham 2008 برای مردان
- محاسبهگر Framingham 2008 برای زنان
- محاسبهگر کالج قلب و عروق آمریکا/انجمن قلب آمریکا در سال 2013 برای مردان و زنان
ارائهدهنده مراقبتهای بهداشتی میتواند به بیمار در نحوه استفاده از محاسبهگر موجود برای درک بهتر خطر و تفسیر نتایج کمک کند.
انواع لیپیدها
اصطلاح “لیپیدها” شامل کلسترول و تری گلیسیرید است، اگرچه انواع دیگری از لیپیدها نیز وجود دارد. آزمایشات استاندارد چربی خون شامل اندازهگیری کلسترول تام، کلسترول لیپوپروتئین با چگالی کم (LDL) و لیپوپروتئین با چگالی بالا (HDL) و تریگلیسیرید است.
کلسترول تام: سطح کلسترول تام بالا میتواند خطر ابتلا به بیماریهای قلبیعروقی را افزایش دهد بنابراین درمان کلسترول خون بالا مهم است. با این حال، تصمیمگیری در مورد زمان درمان کلسترول بالا معمولاً بر اساس سطح کلسترول LDL یا HDL است تا سطح کلسترول کل. به طور کلی:
- سطح کلسترول تام کمتر از ۲۰۰ میلیگرم در دسیلیتر (۵.۱۷ میلیمول در لیتر) طبیعی است. (بنابراین درمان کلسترول بالای 200 ممکن است لازم باشد)
- سطح کلسترول تام ۲۰۰ تا ۲۳۹ میلیگرم در دسیلیتر (۵.۱۷ تا ۶.۱۸ میلیمول در لیتر) لب مرز است.
- سطح کلسترول تام ۲۴۰ میلیگرم در دسیلیتر (۶.۲۱ میلیمول در لیتر) یا بیشتر بسیار بالاست.
سطح کلسترول کل را میتوان در هر زمانی از روز اندازهگیری کرد و قبل از انجام این آزمایش لازم نیست بیمار ناشتا باشد.
کلسترول LDL: گاهی اوقات به آن کلسترول “بد” میگویند، زیرا سطوح بالای LDL خطر ابتلا به بیماریهای قلبیعروقی را افزایش میدهد. برخی از ارائهدهندگان مراقبتهای بهداشتی برای انتخاب نحوه درمان هیپرلیپیدمی سطح کلسترول LDL را در نظر میگیرند. سطح هدف کلسترول LDL برای یک بیمار بر اساس میزان خطر کلی او برای ابتلا به بیماریهای قلبیعروقی (حمله قلبی یا سکته) تعیین میشود. عوامل متعددی بر ریسک بیماریهای قلبیعروقی تأثیر میگذارند، از جمله اینکه آیا بیمار سابقه بیماری قلبیعروقی و خطر ابتلا به بیماری قلبیعروقی در آینده (بر اساس سن، جنس و سایر عوامل خطر) دارد یا خیر. برای افرادی که در معرض خطر بالاتری هستند، اغلب مداخله درمانی با هدف کاهش کلسترول LDL انجام میشود.
اگر ارائه دهنده مراقبتهای بهداشتی قصد دارد سطح کلسترول LDL بیمار را اندازهگیری کند، ممکن است از او بخواهید که به مدت ۹ ساعت یا بیشتر ناشتا باشد تا نتیجه دقیقی به دست آید. در شرایطی که تریگلیسیرید بالا (بیش از ۲۰۰ میلیگرم در دسی لیتر) باشد یا زمانی که پزشک قصد دارد قند خون ناشتا (گلوکز) را اندازه گیری کند، ناشتا بودن اهمیت بیشتری دارد. با این حال، در بسیاری از موارد، کلسترول LDL را میتوان در حالت غیرناشتا اندازه گیری کرد.
کلسترول HDL: همه کلسترولها بد نیستند. سطوح بالای کلسترول HDL اغلب نشانگر کاهش خطر ابتلا به بیماریهای قلبیعروقی است. سطح ۶۰ میلیگرم در دسیلیتر (۱.۵۵ میلیمول در لیتر) یا بالاتر عالی است، در حالی که سطح کلسترول HDL کمتر از ۴۰ میلیگرم در دسیلیتر (۱.۰۳ میلیمول در لیتر) کمتر از حد مطلوب در نظر گرفته میشود. هیچ مداخله درمانی برای درمان کلسترول خون پایین وجود ندارد که با افزایش کلسترول HDL، خطر یک رویداد قلبیعروقی را کاهش دهد. بنابراین درمان کلسترول پایین مفید نیست.
مانند کلسترول تام، کلسترول HDL را میتوان با آزمایش خون در هر زمانی، بدون ناشتایی اندازهگیری کرد.
کلسترول غیر HDL: کلسترول “غیر HDL” شامل کلسترول LDL و همچنین انواع دیگر چربیهای تشکیلدهنده پلاک است که در این دستهبندیها قرار نمیگیرند. کلسترول غیر HDL متشکل از کلسترول لیپوپروتئین با چگالی بسیار کم (VLDL)، لیپوپروتئینهای با چگالی متوسط (IDL) و لیپوپروتئین (a) میباشد. میتوان آن را با کم کردن کلسترول HDL از کلسترول کل محاسبه کرد. از آنجایی که کلسترول تام و کلسترول HDL را میتوان بدون ناشتا بودن اندازهگیری کرد، کلسترول غیر HDL را نیز میتوان بدون ناشتایی اندازه گرفت. کلسترول غیر HDL به طور کلی به عنوان پیشبینی کننده بهتر خطر قلبیعروقی نسبت به کلسترول LDL در نظر گرفته میشود.
یک هدف مناسب کلسترول غیر HDL را میتوان با افزودن ۳۰ میلیگرم در دسیلیتر (۰.۷۸ میلیمول در لیتر) به هدف کلسترول LDL محاسبه کرد. همانطور که بحث شد، هدف کلسترول LDL به عوامل متعددی بستگی دارد.
تریگلیسیرید: سطوح بالای تریگلیسیرید نیز با افزایش خطر بیماری قلبیعروقی مرتبط است. درمان کلسترول و تری گلیسیرید بالا بسته به نظر پزشک لازم است. سطوح تریگلیسیرید به شرح زیر طبقهبندی میشود:
- طبیعی – کمتر از ۱۵۰ میلیگرم در دسیلیتر (۱.۷ میلیمول در لیتر)
افزایش خفیف – ۱۵۰ تا ۴۹۹ میلیگرم در دسیلیتر (۱.۷ تا ۵.۶ میلیمول در لیتر)
- متوسط رو به بالا – ۵۰۰ تا ۸۸۶ میلیگرم در دسیلیتر (۵.۶ تا ۱۰.۰ میلیمول در لیتر)
- بسیار زیاد – بیش از ۸۸۶ میلیگرم در دسیلیتر (۱۰.۰ میلیمول در لیتر)
تریگلیسیرید باید بعد از حداقل نه ساعت ناشتا بودن اندازهگیری شود. برخی از افراد با سطح تریگلیسیرید بالا ممکن است نیاز به مداخله درمانی داشته باشند.
چه زمانی باید غربالگری لیپید شروع شود؟
بسیاری از گروههای متخصص دستورالعملهایی برای غربالگری چربی دارند. این دستورالعملها معمولاً شامل یک «پروفایل چربی» است که شامل آزمایشهای خون برای اندازهگیری سطح کلسترول و تریگلیسیرید است. دستورالعملها در توصیههایشان درباره زمان شروع غربالگری، دفعات معاینه و زمان توقف آن متفاوت است.
ارائه دهنده مراقبتهای بهداشتی میتواند در مورد وضعیت بیمار و اینکه آیا و چه زمانی باید غربالگری شود با او صحبت کند. نمایه غربالگری اولیه اغلب توسط متخصص اطفال در دوران کودکی اندازهگیری میشود و باید دوباره در سن ۱۸ سالگی اندازهگیری شود. در زیر برخی از دستورالعملهای رایج مورد استفاده آورده شده است.
مردان:
- اگر فاکتورهای خطر دیگری برای بیماری قلبیعروقی وجود نداشته باشد، غربالگری منظم چربی باید از سن ۳۵ سالگی شروع شود.
- اگر فاکتورهای خطر دیگری مانند چاقی، دیابت، فشار خون بالا، سیگار کشیدن یا سابقه خانوادگی بیماری قلبیعروقی در سنین پایین وجود داشته باشد، غربالگری باید از ۲۵ تا ۳۰ سالگی شروع شود.
زنان:
- اگر فاکتورهای خطر دیگری برای بیماری قلبیعروقی وجود نداشته باشد، غربالگری چربی باید از سن ۴۵ سالگی شروع شود.
- در صورت وجود عوامل خطر دیگر مانند چاقی، دیابت، فشار خون بالا، کشیدن سیگار کشیدن یا سابقه خانوادگی بیماری قلبیعروقی در سنین پایین، غربالگری باید از ۳۰ تا ۳۵ سالگی شروع شود.
فاصله زمانی بهینه بین غربالگریها نامشخص است. یک رویکرد معقول این است که پروفایل لیپیدی هر پنج سال یک بار برای افرادی که بعید است بر اساس نتایج گذشته کاندید درمان شوند و با فاصله کمتر (به عنوان مثال، هر سه سال یکبار) برای افرادی که نزدیک یا بالاتر از آستانه درمان هستند تکرار شود.
هیچ توصیه خاصی برای توقف غربالگری در یک سن خاص وجود ندارد. با این حال، هنگامی که فردی پروفایل لیپیدی با نتایج طبیعی داشته باشد، احتمالاً ادامه غربالگری پس از سن ۶۵ سالگی ارزش کمتری دارد، زیرا سطح چربی پس از این مرحله کمتر افزایش مییابد.
منبع: