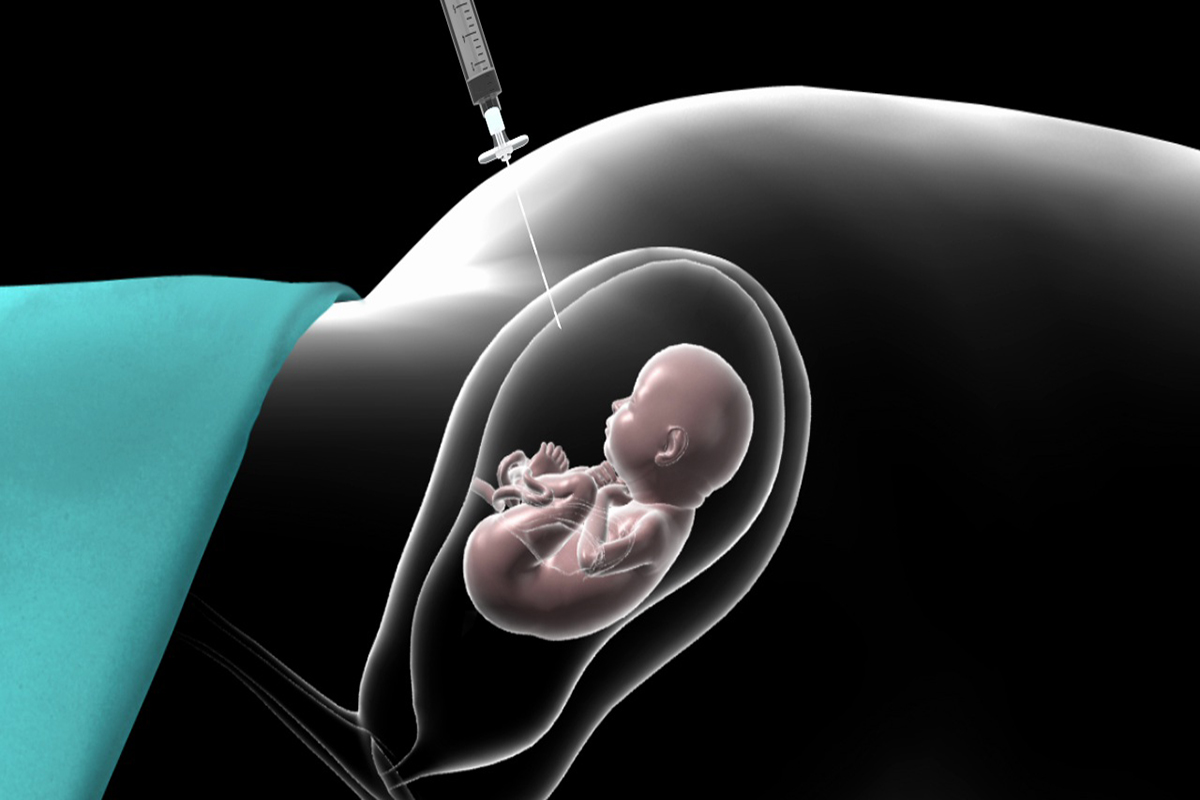
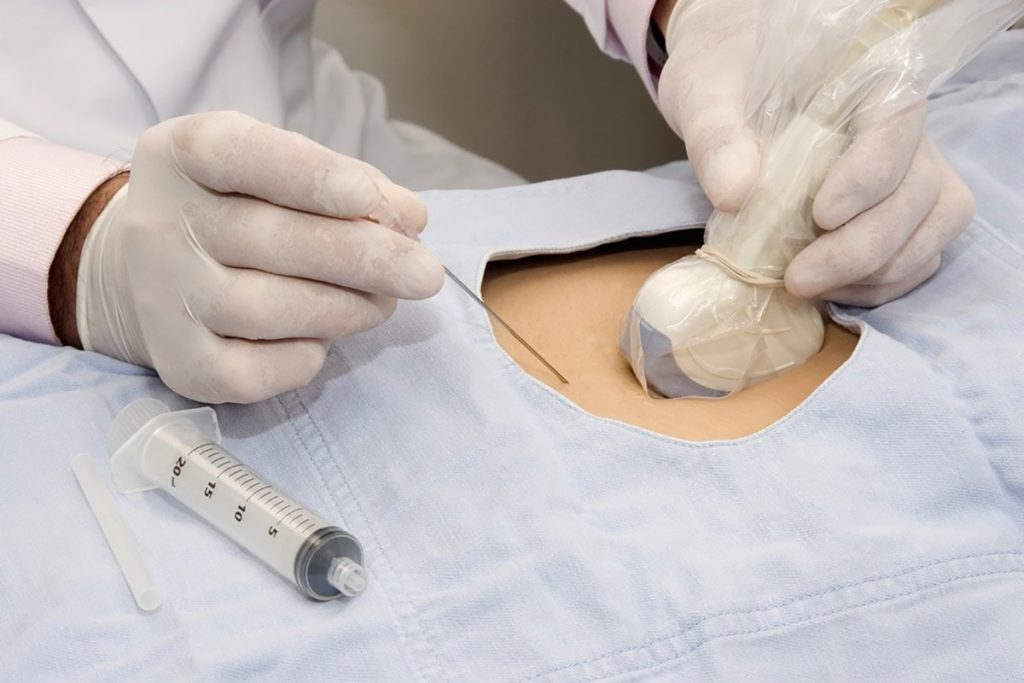
آمنیوسنتز چیست؟
آمنیوسنتز یک روش تشخیصی قبل از تولد است که شامل برداشتن و تجزیه و تحلیل مقدار کمی مایع آمنیوتیک از کیسه آمنیوتیک اطراف جنین است. این روش اطلاعات ژنتیکی و کروموزومی ارزشمندی را در مورد جنین فراهم کرده و به تشخیص انواع اختلالات ژنتیکی و ناهنجاریهای کروموزومی همراه تولد کمک میکند. در این راهنمای جامع، پیشینه تاریخی، هدف، نشانهها، روش، خطرات و محدودیتهای آمنیوسنتز را بررسی خواهیم کرد.
پیشینه تاریخی آمنیوسنتز
آمنیوسنتز سابقه غنی در زمینه تشخیص بیماریها و اختلالات کروموزومی قبل از تولد دارد. این روش برای اولین بار در دهه ۱۹۵۰ به عنوان وسیلهای برای ارزیابی بلوغ ریه جنین معرفی شد. با این حال، تا دهه ۱۹۶۰ آمنیوسنتز برای آزمایشات ژنتیکی مورد استفاده قرار گرفت. تمرکز اولیه این روش تشخیص ناسازگاری Rh (ناسازگاری گروه خونی بین مادر و جنین که میتواند به مشکلات خونی جنین منجر شود) و پیشبینی بیماری همولیتیک نوزاد بود.
در دهه ۱۹۷۰ و ۱۹۸۰ معرفی کاریوتایپینگ انقلابی در زمینه تشخیص قبل از تولد ایجاد کرد. کاریوتایپینگ امکان تجزیه و تحلیل ساختار و تعداد کروموزومهای سلولهای جنینی را که از طریق آمنیوسنتز به دست میآیند، فراهم میکند. این پیشرفت، تشخیص ناهنجاریهای کروموزومی مختلف، مانند سندرم داون (تریزومی 21)، سندرم ادواردز (تریزومی 18) و سندرم پاتاو (تریزومی 13) را امکانپذیر کرد.
آمنیوسنتز در این دوره محبوبیت پیدا کرد و به یک روش تشخیصی پیش از تولد تبدیل شد. این روش به طور گستردهای برای بارداریهای پرخطر استفاده میشد، به ویژه در مواردی که سن مادر بالا بود یا سابقه خانوادگی اختلالات ژنتیکی داشت. این روش همچنین برای زنانی که نتایج غیرطبیعی از سایر آزمایشهای غربالگری قبل از تولد مانند غربالگری سرم مادر یا معاینات اولتراسوند داشتند، توصیه شد.
پیشرفت در فنآوری و تکنیکهای آزمایشگاهی قابلیتهای آمنیوسنتز را تا حدود بیشتری افزایش داد. معرفی تکنیکهای هیبریداسیون درجا فلورسنت (FISH) و واکنش زنجیرهای پلیمراز (PRC) امکان تجزیه و تحلیل سریع ناهنجاریهای ژنتیکی خاص، مانند حذفهای کروموزومی یا جهشهای مرتبط با بیماریهای ژنتیکی را فراهم کرد.
در سالهای اخیر، تغییری به سمت استفاده از تکنیکهای پیشرفتهتر آزمایش ژنتیک، مانند آنالیز ریزآرایههای کروموزومی (CMA) و توالییابی نسل بعدی (NGS) صورت گرفته است. این روشها وضوح بالاتری را ارائه داده و میتوانند ناهنجاریهای ژنتیکی جزییتری را که ممکن است از طریق کاریوتایپینگ رایج قابل شناسایی نباشند، شناسایی کنند.
آمنیوسنتز برای چه کسانی توصیه میشود؟
آمنیوسنتز در درجه اول برای اهداف تشخیصی انجام میشود و هدف آن ارائه اطلاعات ژنتیکی و کروموزومی در مورد جنین است. برای تشخیص طیف گستردهای از اختلالات ژنتیکی، ناهنجاریهای کروموزومی و برخی شرایط متابولیک که میتواند بر سلامت و رشد جنین تأثیر بگذارد، استفاده میشود.
تصمیم برای انجام آمنیوسنتز معمولاً بر اساس عوامل مختلفی از جمله سن مادر، سابقه خانوادگی اختلالات ژنتیکی، نتایج غیرطبیعی غربالگری قبل از تولد، یا نگرانیهای شناسایی شده در معاینات سونوگرافی است. در اینجا برخی از موارد رایج آمنیوسنتز آورده شده است:
سن بالای مادر
سن بالای مادر که معمولاً از سن ۳۵ سال و بالاتر تعریف میشود، با افزایش خطر ناهنجاریهای کروموزومی در جنین همراه است. با افزایش سن زنان، خطر تولید فرزند با بیماریهایی مانند سندرم داون (تریزومی 21)، سندرم ادواردز (تریزومی 18) و سندرم پاتو (تریزومی 13) افزایش مییابد. آمنیوسنتز اغلب برای زنان در سنین بالا برای ارزیابی وضعیت کروموزومی جنین توصیه میشود.
نتایج غربالگری غیرطبیعی قبل از تولد
آزمایشهای غربالگری قبل از تولد، مانند غربالگری سرم مادر یا آزمایش غیرتهاجمی قبل از تولد، میتوانند حاملگیهایی را در معرض خطر بالاتر برای برخی اختلالات ژنتیکی یا ناهنجاریهای کروموزومی شناسایی کنند. اگر نتایج غربالگری نشاندهنده افزایش خطر باشد، ممکن است آمنیوسنتز برای تشخیص قطعی توصیه شود.
تولد کودک قبلی با ناهنجاری ژنتیکی
اگر زوجی قبلاً دارای فرزندی با اختلال ژنتیکی شناخته شده یا ناهنجاری کروموزومی بوده باشد، ممکن است برای ارزیابی خطر عود، آمنیوسنتز را در بارداریهای بعدی انجام دهند.
سابقه خانوادگی اختلالات ژنتیکی
در مواردی که سابقه خانوادگی مشخصی از اختلالات ژنتیکی خاص وجود دارد، ممکن است آمنیوسنتز برای تعیین اینکه جنین ناهنجاری ژنتیکی را به ارث برده است یا خیر توصیه شود.
تشخیص ناهنجاریهای ساختاری در سونوگرافی
اگر در سونوگرافی ناهنجاریهای ساختاری در جنین مشخص شود، ممکن است آمنیوسنتز برای ارزیابی علل ژنتیکی زمینهای انجام شود.
غربالگری در زوجهای ناقل
آمنیوسنتز را میتوان برای غربالگری در زوجهایی که ناقل ژن معیوب بوده و در معرض خطر داشتن فرزندی با یک اختلال ژنتیکی خاص هستند، استفاده کرد. این امر میتواند به تعیین اینکه آیا جنین این ناهنجاری ژنتیکی را به ارث برده است یا خیر کمک کند.
توجه به این نکته ضروری است که تصمیم برای انجام آمنیوسنتز یک تصمیم شخصی است و باید پس از بررسی دقیق خطرات، منافع و پیامدهای بالقوه انجام شود. مشاوره ژنتیک نقش مهمی در فرآیند تصمیمگیری ایفا میکند، زیرا اطلاعاتی در مورد این روش، محدودیتهای آن و نتایج بالقوه در اختیار افراد و زوجها قرار میدهد.
بیشتر بدانید: ارتباطی بین سقط جنین و افسردگی
نحوه انجام آمنیوسنتز
قبل از انجام آمنیوسنتز، ارائهدهنده مراقبتهای بهداشتی به طور کامل روش، خطرات، مزایا و محدودیتهای آن را برای فرد یا زوج باردار توضیح میدهد. ممکن است برای بحث در مورد پیامدهای نتایج آزمایش، مشاوره ژنتیک ارائه شود. ارائهدهنده مراقبتهای بهداشتی همچنین در مورد سابقه پزشکی فرد باردار، از جمله هرگونه دارو یا آلرژی، سؤال میکند. ممکن است قبل از انجام عمل، سونوگرافی برای تعیین محل جفت و اطمینان از امنیت جنین در طول آمنیوسنتز انجام شود. آمنیوسنتز معمولاً بین هفته ۱۵ تا ۲۰ بارداری انجام میشود، اگرچه در صورت لزوم میتوان آن را زودتر نیز انجام داد. این روش معمولاً به صورت سرپایی در مطب پزشک یا یک کلینیک تخصصی انجام میشود.
در طول عمل، فرد باردار روی میز معاینه دراز میکشد. پزشک متخصص از سونوگرافی برای تعیین محل مناسب برای قرار دادن سوزن، معمولاً در قسمت پایین شکم دور از جنین و جفت استفاده میکند. پوست استریل شده و ممکن است یک بیحسکننده موضعی برای بی حس کردن آن ناحیه تجویز شود.
هنگامی که ناحیه آماده شد، یک سوزن نازک و توخالی از طریق دیواره شکم و تحت هدایت مداوم سونوگرافی به کیسه آمنیوتیک وارد میشود. پزشک با دقت مقدار کمی از مایع آمنیوتیک را که معمولاً حدود ۲۰ میلیلیتر است، با استفاده از یک سرنگ متصل به سوزن خارج میکند. پس از جمع آوری مایع، سوزن برداشته شده و پانسمان روی محل قرار میگیرد. سپس نمونه مایع آمنیوتیک برای تجزیه و تحلیل به آزمایشگاه فرستاده میشود.
نظارت و مراقبت پس از عمل آمنیوسنتز
پس از عمل، فرد باردار ممکن است برای مدت کوتاهی تحت نظر باشد تا اطمینان حاصل شود که هیچ عارضه حادی وجود ندارد. گرفتگی یا ناراحتی خفیف در شکم پس از آمنیوسنتز شایع است، اما معمولاً ظرف یک یا دو روز فروکش میکند. به طور کلی توصیه میشود برای مدت کوتاهی پس از عمل از فعالیت بدنی شدید و بلند کردن اجسام سنگین خودداری کنید. پزشک دستورالعملهای خاصی را در رابطه با هرگونه محدودیت لازم و مراقبتهای پس از عمل ارائه میدهد.
عوارض جانبی آمنیوسنتز
در حالی که آمنیوسنتز به طور کلی بیخطر در نظر گرفته میشود، خطرات و محدودیتهایی دارد که باید از آنها مطلع بود:
- خطر سقط جنین: مهمترین خطر مرتبط با آمنیوسنتز، احتمال سقط جنین است. خطر تخمینی سقط تقریبا ۱ در ۳۰۰ تا ۱ در ۱۰۰۰ مورد آمنیوسنتز است. ضروری است که در مورد این خطر با پزشک خود صحبت کنید و شرایط خاص را در نظر بگیرید.
بیشتر بدانید: نکاتی که باید درباره سقط جنین بدانیم
- عفونت: خطر کمی برای عفونت به دنبال آمنیوسنتز وجود دارد. پزشکان اقدامات احتیاطی را برای به حداقل رساندن خطر با استفاده از تکنیکهای استریل در طول عمل انجام میدهند.
- نشت مایع آمنیوتیک: گاهی اوقات، آمنیوسنتز میتواند باعث نشت کوچک مایع آمنیوتیک شود. در بیشتر موارد، نشت به خودی خود متوقف شده و خطر قابل توجهی برای بارداری ایجاد نمیکند. با این حال، اگر نشت ادامه یابد یا با علائم دیگری مانند تب یا درد شکم همراه باشد، ضروری است که به دنبال مراقبتهای پزشکی فوری باشید.
- دامنه محدود آزمایش: آمنیوسنتز در درجه اول اطلاعاتی در مورد ناهنجاریهای ژنتیکی و کروموزومی ارائه میدهد. این روش ممکن است تمام انواع نقایص مادرزادی یا اختلالات رشدی را که میتواند بر جنین تأثیر بگذارد، تشخیص ندهد.
- نتایج مثبت یا منفی کاذب: مانند هر آزمایش تشخیصی، آمنیوسنتز از نظر دقت دارای محدودیتهایی است. احتمال کمی برای نتایج مثبت یا منفی کاذب وجود دارد که میتواند منجر به اضطراب غیرضروری یا تشخیص اشتباه شود.
قبل از تصمیم گیری برای انجام آمنیوسنتز، بسیار مهم است که در مورد این خطرات و محدودیتها با پزشک و مشاور ژنتیک صحبت کنید.
متخصصان زنان و زایمان و نازایی در دکترنکست
جمعبندی
آمنیوسنتزدر بارداری یک روش تشخیصی ارزشمند قبل از تولد است که اطلاعات ژنتیکی و کروموزومی جنین را ارائه میدهد. این روش در درجه اول برای تشخیص طیف گستردهای از اختلالات ژنتیکی و ناهنجاریهای کروموزومی استفاده میشود. تصمیم برای انجام آمنیوسنتز باید پس از بررسی دقیق شرایط فرد از جمله سن، سابقه خانوادگی و نتایج غیرطبیعی غربالگری قبل از تولد گرفته شود. مشاوره ژنتیک با ارائه اطلاعات و پشتیبانی نقش حیاتی در فرآیند تصمیم گیری ایفا میکند.
در حالی که آمنیوسنتز به طور کلی بیخطر است، اما خطراتی از جمله احتمال پایین سقط جنین و احتمال عفونت یا نشت مایع آمنیوتیک را به همراه دارد. مهم است که در مورد این خطرات و محدودیتها با پزشک خود صحبت کنید و پیامدهای نتایج آزمایش را درک کنید. پیشرفت در فناوری آزمایشگاهی و تکنیکهای آمنیوسنتز گسترش یافته است و این امر امکان انجام آزمایشهای ژنتیکی دقیقتر را فراهم میکند. با این حال، توجه به این نکته مهم است که آمنیوسنتز محدودیتهای خود را دارد و ممکن است تمام انواع نقایص مادرزادی یا اختلالات رشدی را تشخیص ندهد. برای کسب اطلاعات بیشتر و مشاوره فردی پیرامون این روش تشخیصی از ویزیت متخصص زنان و زایمان و نازایی بهرهمند شوید.
منابع: